目录
高血壓如何準確診斷?一文解析診斷標準、方式、檢查及分級!包含最新高血壓診斷標準值、臨床常用診斷方式(诊室 / 家庭 / 动态血压监测)、必做檢查項目(血液 / 尿液 / 影像等)及分級標準(1-3 級詳解),全面覆蓋診斷關鍵知識點。
一、高血壓診斷標準
1. 國際通用診斷標準
根據世界衛生組織(WHO)與國際高血壓學會(ISH)2023年最新指南,高血壓定義為非同日三次測量下,診室收縮壓≥140mmHg和/或舒張壓≥90mmHg。值得注意的是,美國心臟協會(AHA)採用更嚴格的130/80mmHg標準,這種差異主要基於不同地區流行病學數據的解讀。
在臨床實踐中,動態血壓監測的診斷閾值與診室測量存在差異。日間平均血壓≥135/85mmHg或24小時平均≥130/80mmHg即符合高血壓診斷標準。這種差異反映了"白袍效應"的影響及不同測量環境的血壓表現。
2. 中國高血壓防治指南標準
2023年台灣高血壓治療指引延續140/90mmHg的診斷標準,但針對特定族群做出調整:糖尿病患者建議採用更嚴格的130/80mmHg標準;65歲以上老年人可放寬至150/90mmHg,但若耐受良好仍建議降至140/90mmHg以下。
特殊考量在於對"隱匿性高血壓"的診斷強化,即診室血壓正常但動態監測異常的情況。這類患者具有與持續性高血壓相似的心血管風險,需要透過家庭血壓監測輔助診斷。
二、高血壓診斷檢查(專業流程)
1. 基礎檢查項目
標準化診室血壓測量需嚴格執行7步驟:(1)測量前30分鐘禁菸、咖啡因及運動;(2)使用經過驗證的上臂式電子血壓計;(3)患者坐姿休息5分鐘;(4)手臂與心臟同高;(5)初次測量需雙臂比較;(6)每次間隔1-2分鐘測量3次;(7)取後2次平均值紀錄。
24小時動態血壓監測的關鍵參數包括:有效讀數應達到總設定次數的70%以上;白天每15-30分鐘、夜間每30-60分鐘記錄;血壓變異係數(CV)應納入評估。動態監測對診斷血壓晨峰現象和夜間血壓模式特別重要。
2. 靶器官損害評估
心臟超聲重點評估左心室質量指數(LVMI),男性≥115g/m²、女性≥95g/m²即提示高血壓心臟病。尿微量白蛋白/肌酐比值(UACR)≥30mg/g為腎臟早期損害指標。頸動脈超聲測量內膜中層厚度(IMT)>0.9mm或存在斑塊,代表血管損害已進展。
視網膜檢查發現動靜脈交叉徵、出血或滲出,顯示Keith-Wagener分級Ⅱ級以上改變時,表明高血壓視網膜病變存在。這些靶器官損害證據將直接影響風險分層和治療策略。
3. 繼發性高血壓篩查
對年輕患者(30(ng/dL)/(ng/mL/h)具診斷意義。
嗜鉻細胞瘤檢查包含24小時尿兒茶酚胺或血漿游離變腎上腺素測定;庫欣綜合徵需進行過夜地塞米松抑制試驗。這些特殊檢查應在專科醫師指導下進行。
三、高血壓診斷方式(多維驗證)
1. 診室血壓測量規範
柯氏音法(水銀血壓計)作為傳統金標準,需注意第Ⅰ音(收縮壓)和第Ⅴ音(舒張壓)的辨識。示波法(電子血壓計)通過算法計算血壓值,雖操作簡便但需定期驗證準確性。兩種方法差異通常在5mmHg以內,若超10mmHg需懷疑測量誤差。
辨識"白袍高血壓"的關鍵在於家庭自測血壓正常值(
2. 家庭血壓監測標準
日本高血壓學會(JSH)建議採用7天測量法:每日早晚各測2次(間隔1分鐘),排除第1天數據後取平均值。早晨測量應在起床後1小時內、服藥前排尿後進行;晚上建議在就寢前坐位測量。
有效數據採集要求至少完成20次測量(理想為28次),排除技術錯誤的讀數。當收縮壓變異度>12mmHg或舒張壓>8mmHg時,提示血壓不穩定需要加強監測。
3. 動態血壓監測解讀
正常晝夜節律表現為夜間血壓下降10-20%(杓型),當降幅
晨峰血壓定義為醒後2小時內平均血壓減去夜間最低血壓(≥35mmHg為異常)。強烈的晨峰現象與清晨時段心血管事件高峰密切相關,這類患者需選用長效降壓藥物或調整用藥時間。
四、高血壓診斷分級(風險分層)
1. 基於血壓值的分級
1級高血壓為140-159/90-99mmHg;2級為160-179/100-109mmHg;3級則≥180/110mmHg。單純收縮期高血壓(收縮壓≥140,舒張壓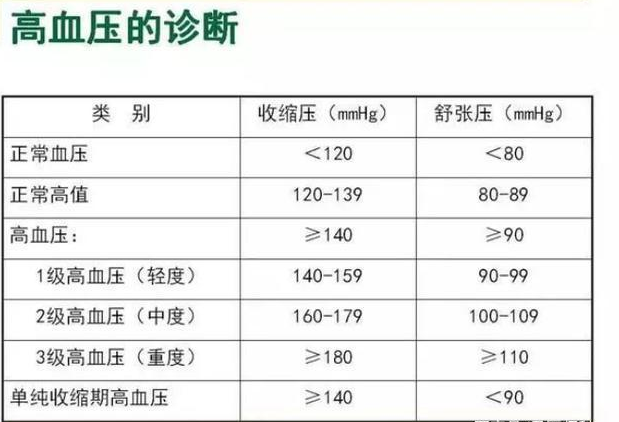
值得注意的是,當收縮壓與舒張壓分屬不同級別時,應以較高級別為準。例如170/85mmHg屬於2級高血壓而非1級,這種情況的臨床處置需更加積極。
2. 心血管風險分層
採用動脈粥樣硬化性心血管疾病(ASCVD)風險評估模型,整合年齡、性別、血脂、吸菸史等參數。合併糖尿病、慢性腎病或確診ASCVD者自動歸入高風險族群。
靶器官損害(HMOD)分期:Ⅰ期僅功能性改變;Ⅱ期出現結構變化(如LVH);Ⅲ期伴隨臨床症狀(心衰竭、腎功能惡化)。3級高血壓合併HMODⅢ期患者10年心血管死亡率可達30%以上。
3. 特殊人群分級調整
老年患者需注意血壓J型曲線現象,特別是冠心病患者舒張壓
慢性腎病患者(GFR
五、診斷注意事項(臨床要點)
確診高血壓必須基於非同日2-3次測量的平均值,單次升高僅能定義為"高血壓待確診"。測量前30分鐘應避免運動、攝入咖啡因和吸菸,這些因素可能使收縮壓暫時升高10-20mmHg。
測量方式優先級為:動態血壓監測>規範化診室測量>家庭自測。初診患者必查項目包含:基本生化(鉀、肌酐)、血脂、血糖、尿液分析和心電圖。這些檢查可同時評估風險因素和靶器官損害。
特別提醒:袖帶尺寸不當(氣囊覆蓋80%上臂周長)會導致測量偏差;心房顫動患者需多次測量取平均值;雙臂血壓差>15mmHg時應進一步檢查血管病變。這些細節決定診斷的準確性。
