高血壓初期治療有哪些關鍵方法?除了定期血壓檢測,醫師可能建議改變生活習慣如飲食調整與運動,或搭配高血壓初期治療保健食品。若效果不足,才會考慮高血壓初期藥物治療。本文解析如何有效控制血壓,避免惡化,並提供日常保健建議。
一、認識高血壓初期
根據世界衛生組織(WHO)的標準,正常血壓應低於120/80 mmHg。當收縮壓介於120-139 mmHg或舒張壓介於80-89 mmHg時,即屬於「高血壓前期」。若收縮壓達到140-159 mmHg或舒張壓達到90-99 mmHg,則為第一期高血壓。
高血壓初期可能沒有明顯症狀,但長期未加控制將對心臟、血管、腎臟和大腦造成損害,增加心臟病、中風和腎衰竭的風險。因此,及早發現並採取適當治療至關重要。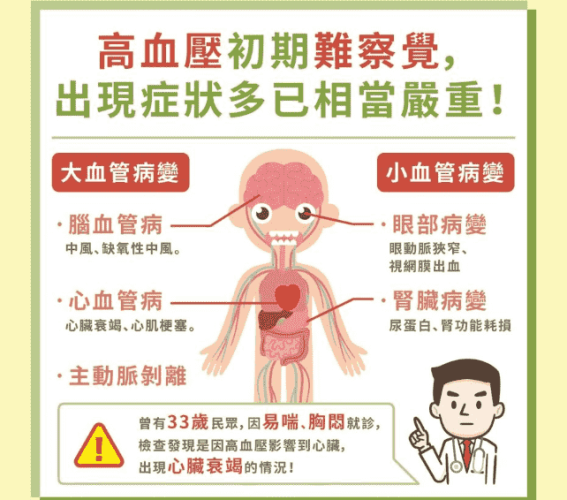
二、高血壓初期治療:改變生活習慣
對於高血壓初期患者,醫師通常會建議先從生活習慣調整開始,觀察3-6個月後再評估是否需要藥物治療。以下是關鍵的生活方式改變策略:
1. 飲食調整:DASH飲食法
DASH(Dietary Approaches to Stop Hypertension)飲食法是專門為控制高血壓設計的飲食方式。其核心原則包括:增加蔬菜水果攝取量,選擇全穀類、低脂乳製品、瘦肉和魚類,限制飽和脂肪和膽固醇的攝入,並減少鈉的攝取。
具體建議每日鈉攝取量應控制在1500-2300毫克以下(約3/4-1茶匙鹽)。避免加工食品、罐頭食品和速食,這些通常含有大量隱藏鈉。烹調時可使用香草、香料、檸檬汁或醋來替代部分鹽份,增加風味。
2. 規律運動
每週至少進行150分鐘的中等強度有氧運動,如快走、游泳或騎自行車,可分為每次30分鐘,每週5次。運動不僅能直接降低血壓,還可幫助減重、減輕壓力並改善睡眠品質。
值得注意的是,高血壓患者應避免突然劇烈的無氧運動,如舉重或短跑衝刺,這些可能導致血壓急劇升高。開始新的運動計劃前,建議先諮詢醫師意見。
3. 體重管理
過重是高血壓的重要危險因素。研究顯示,每減輕1公斤體重,收縮壓可降低約1 mmHg。對於BMI超過25的民眾,建議透過飲食控制與運動,將體重減至正常範圍(BMI 18.5-24)。
尤其要注意腹部脂肪的堆積,男性腰圍應控制在90公分以下,女性80公分以下。腹部肥胖與胰島素阻抗、發炎反應密切相關,這些都是高血壓的促發因素。
4. 限制酒精與戒菸
酒精攝取與血壓升高有直接關係。建議男性每日不超過2標準杯,女性不超過1標準杯(1標準杯=10克純酒精)。最好能完全戒酒,尤其對於酒精敏感型高血壓患者。
吸菸會損害血管內皮細胞,加速動脈硬化,使血壓控制更加困難。戒菸後血壓雖不會立即下降,但可顯著降低心血管疾病風險,建議尋求專業戒菸協助。
5. 壓力管理
慢性壓力會導致交感神經系統過度活躍,促使血壓升高。建議學習壓力管理技巧,如深呼吸練習、冥想、瑜伽或漸進式肌肉放鬆。每天花15-20分鐘進行這些活動,能有效降低壓力激素水平。
此外,確保充足與高品質的睡眠也很重要。睡眠呼吸中止症與高血壓有密切關聯,若有打鼾或白天嗜睡症狀,應就醫檢查。
三、高血壓初期治療:保健食品的輔助角色
在醫師監督下,某些保健食品可能對血壓控制有輔助效果。但需特別注意,這些不能替代正規治療,且可能與藥物產生交互作用,使用前務必諮詢醫療專業人員。
1. 鉀、鎂、鈣補充
這些礦物質與血壓調節密切相關。鉀能幫助平衡體內鈉的作用,建議透過香蕉、菠菜、地瓜等天然食物攝取。鎂有助於血管放鬆,可從堅果、全穀類和深綠色蔬菜獲得。鈣則參與血管收縮與舒張的調節。
除非經醫師診斷有缺乏,否則應優先從飲食中攝取這些營養素,而非依賴補充劑。過量補充可能導致副作用,如高鉀血症對腎功能不佳者尤其危險。
2. 歐米伽-3脂肪酸
來自魚油的EPA和DHA具有抗發炎、改善血管彈性的作用。每週吃2-3份富含油脂的魚類(如鯖魚、鮭魚、沙丁魚)是獲取歐米伽-3的最佳方式。若選擇補充劑,建議每日攝取量不超過3克。
3. 輔酶Q10
這種抗氧化劑能改善細胞能量代謝,有研究顯示可能輕微降低血壓,尤其對正在服用降膽固醇藥物的患者。典型劑量為每日100-200毫克。
4. 大蒜萃取物
大蒜中的活性成分大蒜素(Allicin)可能具有輕微的降血壓效果。研究顯示,陳年大蒜萃取物每日600-1200毫克,持續3-6個月可能使收縮壓降低約10 mmHg。
5. 山楂萃取物
傳統上用於心血管保健,可能通過擴張周邊血管來降低血壓。標準化萃取物(含1.8% vitexin-2-rhamnoside)的建議劑量為每日300-600毫克。
使用保健食品時須注意:產品品質差異大,選擇有信譽的品牌;開始使用後應更頻繁監測血壓;如出現不適或血壓波動過大應立即停用並就醫。
四、高血壓初期治療:藥物治療的時機與選擇
當生活調整3-6個月後,血壓仍高於140/90 mmHg(糖尿病或慢性腎病患者高於130/80 mmHg),醫師通常會建議開始藥物治療。初期高血壓常用藥物包括以下幾類: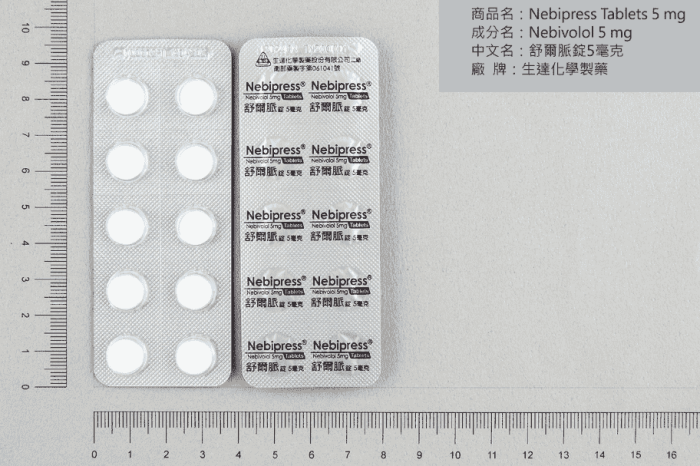
1. 利尿劑
如Hydrochlorothiazide(HCTZ),通過促進鈉和水分排泄來降低血壓。優點是價格低廉、效果明確;可能副作用包括電解質失衡、尿酸升高和糖代謝異常。
2. 血管收縮素轉化酶抑制劑(ACEI)
如Enalapril、Lisinopril,抑制血管收縮素生成,使血管擴張。特別適合合併糖尿病、心衰竭或蛋白尿的患者。常見副作用為乾咳,發生率約20%。
3. 血管收縮素受體阻斷劑(ARB)
如Losartan、Valsartan,作用機制類似ACEI但較少引起咳嗽。近年研究顯示ARB可能還有保護腦血管和改善認知功能的效果。
4. 鈣離子通道阻斷劑(CCB)
如Amlodipine,直接作用於血管平滑肌使其放鬆。特別適合老年人和非裔患者。可能副作用包括腳踝水肿、頭痛和牙齦增生。
5. β受體阻斷劑
如Metoprolol,降低心臟收縮力和速率。特別適合合併冠心病的患者,但可能加重氣喘症狀並影響運動耐受性。
開始用藥後2-4週應回診評估效果和副作用。多數患者需使用兩種以上藥物才能達到目標血壓。醫師會根據患者年齡、共病症和藥物耐受性來個別化調整處方。
五、高血壓初期治療:血壓定期檢測
規律且正確的血壓測量是高血壓管理的基礎。以下是實用的監測建議:
1. 選擇合適的血壓計
上臂式電子血壓計準確性較高,建議選擇通過國際標準驗證(如ESH、AAMI或BHS認證)的機型。腕式血壓計易受測量姿勢影響,不推薦常規使用。
2. 正確測量方法
測量前30分鐘避免吸菸、飲用含咖啡因飲品或運動;靜坐休息5分鐘;背部有支撐、雙腳平放地面;手臂與心臟同高;袖帶大小要適合(氣囊應包覆上臂80%)。每次測量應記錄日期、時間和讀數。
3. 測量頻率建議
初期診斷或調整治療方案時:每天早晚各一次,連續7天(剔除第一天的數據);穩定控制後:每週2-3次;就診前:連續3天早晚測量。
4. 24小時動態血壓監測
這是評估血壓變化的黃金標準,特別適合懷疑有「白袍高血壓」(在醫療場所測量時血壓升高)或「隱匿性高血壓」(在醫療場所測量正常,但日常偏高)的患者。
結語
高血壓初期是逆轉病情的關鍵窗口期。透過綜合性的生活調整、適當的保健食品輔助、必要時的藥物治療,配合規律的血壓監測,大多數患者都能有效控制血壓,預防併發症發生。最重要的是,高血壓管理是長期抗戰,需要患者、家屬和醫療團隊的持續合作與努力。
若您或家人處於高血壓初期,建議儘早與家庭醫師或心臟科專科醫師討論個人化的治療計劃。記住,即使開始用藥,健康的生活方式仍是治療的基石,兩者相輔相成才能達到最佳效果。
